帕金森病患者就诊时医生往往会问“有没有异动?”,部分患者可能没有概念。异动症是帕金森病中晚期常见的并发症,而对于进行了脑深部电刺激术的患者,术后异动症的识别,也是刺激参数和药物方案调整的重要依据。因此,这一期,我们谈谈异动症。
1、什么是异动症?“异动症”译自英文“dyskinesia”,“dys-”指的是“坏,不良”,“-kinesia”指的是运动,原意是“坏的运动”,常翻译为“运动障碍”,对于帕金森病来说,则翻译为“异动症”,那什么是异动症呢?说的通俗一点,就是运动过多。帕金森病的核心症状是“慢”,而慢的原因是基底节这些控制调节运动的结构缺乏多巴胺,服用抗帕金森病等药物(主要是左旋多巴类如美多巴、息宁等)的作用是增加大脑这些区域的多巴胺,为的是让动作更快,然而当这种“加速”过量之后(药量过大),就会“矫枉过正”,导致肢体、肌肉产生过多的不自主的动作,即异动症。2、异动症的原因是什么?异动症是帕金森病在药物治疗的“蜜月期”之后的运动并发症之一,通常是发生在长期服用左旋多巴制剂(如美多芭)之后逐渐出现,即左旋多巴诱导的异动症(L-dopa induced dyskinesia,LID),往往和症状波动(剂末现象、开关现象等)伴随出现,症状的复杂化导致生活质量下降。异动症发生的直接原因和服用大剂量的左旋多巴制剂相关,但也不尽然,更根本的原因是和帕金森病本身的疾病进展有关。关于异动症为什么会发生,我们可以结合下面这个图来帮助理解(图一)。在服用帕金森病药物之后,药物吸收后药效会随着时间推移先上升到到达峰值后再逐步下降。我们可以虚拟两条线,一条线是“疗效线”,即药效超过疗效线,患者即觉得症状改善、活动自如的“开期”,另一条线是“异动线”,一般在疗效线之上,药效超过异动线,患者即出现异动症(剂峰异动,后文详述);而疗效线之上和异动线之下的区间,即是不会产生异动的开期的治疗窗。
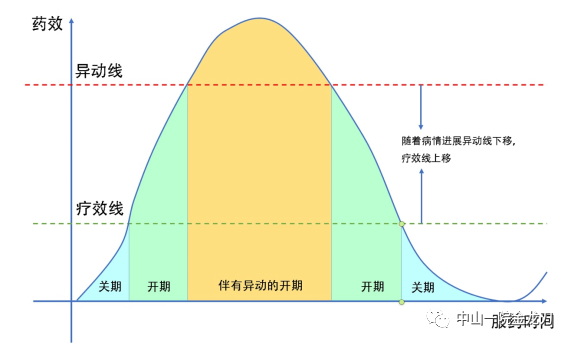
图一 异动发生和药效的关系
在疾病早期,异动线远远在疗效线之上,因此并不会很容易产生异动症;然而随着疾病进展,异动症会逐步下移,疗效线也会升高,因此两者更加靠近,因此,尽管患者服用同样的药物,可能疗效下降,又更容易产生异动症,这个阶段药物调整的空间就会大大缩窄。当异动线等同甚至低于疗效线的时候,就可能开期即出现异动,甚至可能出现双相异动等复杂的异动形式。当然,上述的解释只是为了帮助理解,从医学研究的角度去看异动症发生的机制实际复杂得多,也尚有诸多未明晰之处。3、异动症分类有哪些?根据异动症的具体症状表现,可以分为舞蹈样(choreic)、肌张力障碍样(dystonic)、手足徐动样(athetoid)、投掷样(ballistic)动作[1]。舞蹈样动作的异动可发生四肢、颈部、躯干,表现为无规则的跳舞样动作,是最常见的异动类型。肌张力障碍样动作则表现为肢体肌肉反复的痉挛收缩,引起肢体的扭曲或者异常姿势,会引起疼痛和功能障碍,发生在下肢最为常见,也可发生在颜面部。后两者则为少见类型,手足徐动样动作则多发生在手、手指、足或足指,表现为缓慢的非自主的扭曲动作;投掷样动作则表现为整个上肢或者下肢快速的大范围动作,因类似投掷物体的动作而得名。部分患者可能会混淆异动症和震颤,两者都是不自主的动作。震颤往往是发生在四肢、头部下颌的规律性的往返的抖动,频率常比较快,每秒钟可4-6次甚至更快,常发生在没有药效时,药效起来则改善,而异动症如前所述,多见持续的舞蹈样动作,无规则的不自主动作。根据和药效的关系,可以分为剂峰异动,剂末异动,双相异动[1]。对于出现异动症患者,识别和记录异动的出现和药效的关系,在就诊时对于医生调整治疗方案非常重要。剂峰异动是最常见的异动类型,也是帕金森病最初出现异动类型,即发生在开期(有药效)药效最佳时,常表现为四肢、头颈部、躯干的舞蹈样动作,也可表现颜面部的肌张力障碍;当然剂峰异动也可能出现在整个有药效的阶段(也称为方波异动,square-wave dyskinesia)。剂末异动也称为关期肌张力障碍,主要是发生在关期(没有药效)时或正从药物刚失效进入关期时的肢体痉挛样疼痛,多发生在夜间或清晨服第一顿药起效之前的关期。常发生在下肢,可表现为踝部内/外翻,脚趾屈曲抓地,伴有疼痛。而双相异动则更为复杂,指的是发生在药物刚起效和药物准备失效时,而在药效最佳时,异动则减轻,其表现的异动症状类型也更复杂,因此在治疗上也更难处理。
根据异动的程度,可以分为不难受异动和难受异动,这其实是根据患者的主观感受来定义的,每个患者可能会有所差异。一些患者会觉得有轻微异动的时候更舒服一点,活动更自如一点,对于这类不难受的轻度异动,一般不需要进一步处理。但是异动程度一旦超过了这个“舒适区”,则可能变为难受的异动,则会对生活造成干扰。严重的异动甚至可能坐立都会出现大范围动作,而产生造成摔倒、外伤的风险,同时异动发作时大汗淋漓,肢体肌肉不得不运动消耗大,同时影响正常的活动,长期也会导致明显消瘦。对于这类难受或者严重的异动,则需要进一步调整治疗方案。4、脑深部电刺激术术后异动前面讨论异动主要是服药相关的“左旋多巴诱导的异动”,而在进行了脑深部电刺激术的患者的异动应该怎样理解呢?一方面,术前有异动症的患者在DBS术后异动一般可以得到改善。之前几期介绍过最常用的靶点是丘脑底核(STN)和苍白球内侧部(GPi),指南推荐对于异动症明显的患者GPi靶点更适合,其具有抗异动作用,尤其有双相异动等复杂情况的。但是并非说有异动症的患者不适合做STN靶点,对于常见的剂峰异动的患者,由于STN-DBS术后大多数患者可以减量药物,当常用的如美多芭的药量降低后,也间接减少了剂峰异动的发生;当然,也有研究提示,即使对于双相异动,STN-DBS术后也可以获得改善[2]。另一方面,DBS刺激本身也可以引起异动。尤其是在开机初期,术前无异动的患者出现异动,或者异动症加重,其实患者不必担心,只是刺激参数和原服药方案尚未磨合好。DBS术后出现异动症或者原异动症加重,恰说明电极植入位置是没问题的(但并非没有出现异动症就意味着电极位置不准确,个体差异大),异动的出现常和治疗效果是伴随的,有时为了减少异动,可能会退而求其次,选择治疗效果次优的刺激触点。

DBS的疗效可以理解为“电子药”,只是这个电子药的药效是持续而稳定的,这个药效是可以叠加到图一的这个药效曲线上的。在开机或者程控提高参数后,待患者服药起效后,由于药物和DBS刺激的疗效叠加,则可能会出现异动症或原异动加重,这个时候根据医生的建议药物减量或者适当降低刺激参数。也有部分患者可能在未服药时,仅DBS刺激即引起异动,可表现为对应某一侧肢体的舞蹈样动作,也常见下肢肌张力障碍样的异动,如行走时踝部内/外翻或者膝关节划圈样动作,导致行走不稳,若在程控过程中即可观察到,程控医生会及时调整参数、模式或者刺激的触点。上述异动情况可能发生在程控后回家的数日内,则应及时联系医生或厂家工程师,适当减药或降低刺激参数进行调整,必要时返院再调整参数。综上,对异动症进行了一些介绍。尽管涉及异动症的调药或DBS术后程控仍是棘手的,可能需要多番药物或刺激参数调整才可找到相对较佳的方案,但是患者或家属对于其异动症的识别和记录,对于医生调整治疗方案,是非常有用的参考信息。
参考文献:1、Susan H. Fox, Jonathan M. Brotchie,Levodopa-Induced Dyskinesia in Parkinson’s Disease,2014,Springer2、Ahro Kim, et al, Bilateral subthalamic nucleus deep brain stimulation is an effective treatment for diphasic dyskinesia, Eur J Neurol. 2021;28:1574–1580.
(中山大学附属第一医院神经外科 吴斌,刘金龙)
更多知识,请关注微信公众号:中山一院金龙刀